L’insulina è il fondamento della terapia per, praticamente, tutti i pazienti con diabete mellito di tipo 1 (in cui il pancreas non produce insulina) e per molti affetti da diabete mellito di tipo 2 (in cui c’è un’isulino-resistenza, ossia l’incapacità di alcuni organi a rispondere all’azione dell’insulina, cui segue un deficit della sua secrezione).
Somministrazione di insulina
L’insulina è un ormone di natura proteica e, come tale, è inattivata dagli enzimi gastrointestinali e, pertanto, deve essere somministrata per via iniettiva. L’iniezione sottocutanea è la via ideale nella maggior parte delle situazioni, e le sedi preferenziali di somministrazione di insulina sono: fascia addominale , braccia, cosce e glutei.
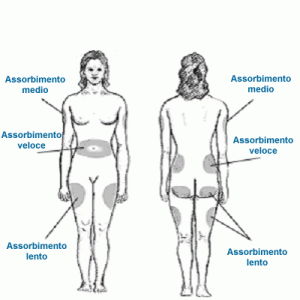
Numerosi fattori influenzano l’assorbimento dell’insulina, con conseguente effetto sulla sua durata d’azione e quindi sul grado di controllo dei livelli plasmatici di glucosio: più rapido è l’assorbimento, più breve è la durata d’azione dell’ormone; viceversa, ad un assorbimento lento corrisponde una durata d’azione più lunga.
- Sito di iniezione: l’assorbimento è solitamente più rapido lungo la parete addominale, seguono braccio, natica e coscia.
- Flusso ematico sottocutaneo: un aumentato apporto di sangue in corrispondenza del sito di iniezione (causato da massaggio, bagni caldi ed esercizio fisico) aumenta la velocità di assorbimento dell’insulina.
- Volume e concentrazione di insulina iniettata: dosi basse di ormone ipoglicemizzante accelerano l’assorbimento.
- Profondità dell’iniezione: l’insulina avrà una più rapida insorgenza d’azione se liberata per via intramuscolare piuttosto che sottocutanea.
Classificazione delle insuline
Quasi tutte le preparazioni commerciali di insulina sono disponibili come soluzione o sospensione alla concentrazione di 100 U/ml (unità/millilitro), che equivale a circa 3.6 mg di ormone per millilitro. Un comodo strumento di somministrazione sottocutanea sono le cosiddette penne prevaricate usa e getta o penne riutilizzabili con cartucce di insulina monouso che rendono la somministrazione dell’ormone più semplice, pratica e meno soggetta ad errori rispetto alle iniezioni…ma ago e siringa convenzionali non sono ancora andati in pensione!
Le diverse classi di insuline commercializzate in Italia sono suddivise in base alla durata d’azione in:
- Insuline ad azione rapida: queste preparazioni presentano la più rapida insorgenza d’azione, ma la più breve durata.
- Insuline ad azione intermedia: formulate in modo tale da dissolversi più gradualmente quando vengono somministrate per via sottocutanea; presentano quindi una maggiore durata d’azione.
- Insuline ad azione lenta: presentano una lentissima insorgenza e ed un prolungato, relativamente “piatto”, picco d’azione.
- Insuline ad azione intermedia e rapida in associazione (bifasiche).
Questa classificazione può essere semplificata per il paziente diabetico dividendo le insuline in insuline “prandiali”(in cui rientrano le formulazioni da somministrare prima dei pasti, come le insuline rapide), le insuline “di mantenimento” (che comprendono le insuline intermedie e lente), e le insuline “premiscelate” o bifasiche (formate da una combinazione di insuline prandiali e insuline di mantenimento).
L’insulina a breve durata d’azione o “prandiale” dovrebbe generalmente essere iniettata dai 15 ai 30 minuti prima dei pasti, in modo da garantire un adeguato controllo glicemico concomitante all’assunzione di cibo.
L’insulina iniettabile a durata d’azione breve è la sola a poter essere somministrata tramite infusione continua sottocutanea usando una pompa ad infusione. Tale sistema permette un’infusione continua basale di insulina e un’infusione di boli preprandiali (prima del pasto) la cui dose e i tempi di somministrazione sono determinati dal paziente stesso.

Le insuline di mantenimento rispondono all’esigenza dei diabetici di avere livelli ottimali di insulina nell’intervallo dei pasti e durante la notte.
Il vantaggio delle insuline “premiscelate” consiste nella diminuzione del numero di iniezioni nei diabetici che utilizzano sia le insuline prandiali che quelle di mantenimento. Tra gli svantaggi va evidenziato l’effetto di picco, che aumenta il rischio di ipoglicemia notturna (di cui parleremo nel prossimo articolo) rispetto alle insuline di mantenimento.
La scelta della terapia insulinica più adeguata spetterà al proprio medico curante!

Ottimo articolo! Ora ho capito la differenza tra il fare la puntura in posti diversi. Continuate così!!!
buonasera ma nell’insulina è contenuta la metformina?? Grazie