In questo secondo post esaminiamo la parte più specialistica dello spermiogramma ovvero gli esami microscopici. A tal fine viene studiato il liquido seminale “a fresco” ossia senza colorazioni. Successivamente il campione viene “fissato” e colorato. Sono anche disponibili dei vetrini precolorati che facilitano e velocizzano tal pratica.
Esame microscopico in vivo
Valori normali:
- concentrazione spermatozoi: > 20.000/mcL
- motilità : A+B > 50% dopo 60 minuti
- vitalità: > 50% vivi (che escludono il colorante)
- leucociti: rari
- flora batterica: assente
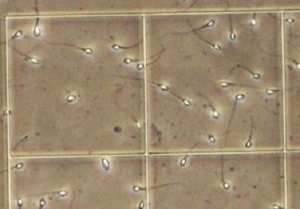
(Esame “a fresco” del liquido seminale. Conteggio e valutazione della motilità – archivio dell’autore)
Questa fase prevede lo studio del numero degli spermatozoi, la loro motilità, la presenza di agglutinati e la valutazioni delle ulteriori componenti presenti (cellule, germi, agglutinati).
Il numero degli spermatozoi viene calcolato eseguendo numerose conte tramite vetrini particolari. La motilità viene valutata contando gli spermatozoi che si muovono e quelli immobili suddividendoli divisi in quattro categorie: motilità A B C e D sulla base della velocità e della linearità di movimento (D: immobili). Gli spermatozoi funzionali sono quelli con motilità A e B.
Possono essere evidenziati degli agglutinati (da non confondere con gli aggregati) , ossia dei gruppi di spermatozoi raggruppati in particolar modo da far presumere la presenza di anticorpi anti spermatozoi, spesso causa di ridotta fertilità.

(Suggestiva immagine di spermatozoi “incollati” ad un leucocita)
A questo punto vengono anche descritte le ulteriori cellule presenti quali cellule epiteliali , leucociti, emazie e germi. La presenza di germi può essere confermata con l’esame spermiocoltura.
Esame microscopico morfologico

(Spermatozoo normoconformato)
Valori normali:
- spermatozoi normali secondo WHO 2001 : > 15%
Forse la fase più importante e a mio parere più interessante di tutto l’esame, la valutazione morfologica ci da un’idea della “costituzione” degli spermatozoi. Il tutto secondo i rigidi canoni espressi dall’Organizzazione Mondiale della Sanità (WHO) per i quali uno spermatozoo per essere “contato” tra quelli validi non deve avere malformazioni nelle sue tre parti fondamentali, la testa, il collo (o tratto intermedio) e la coda. Questa è anche però la parte più delicata dell’esame, in cui si riscontra più variabilità tra esami eseguiti tra un operatore e l’altro. Partecipando personalmente a controlli di qualità esterni in ambito andrologico, osservo spesso quanto questa affermazione sia vera.

(Esame morfologico dopo colorazione. Notare la variabilità della morfologia della testa – Archivio dell’autore)
Non è questa la sede per affrontare le varie anomalie ed il loro significato, che va interpretato da un medico andrologo. Molte di esse comunque sono spesso riscontrabili anche in campioni normali mentre alcune di esse denotano problematiche nella fase di sviluppo degli spermatozoi ed inficiano la fertilità.

(A scopo illustrativo vi mostro alcune delle possibili anomalie a carico della testa. Tratto dal manuale WHO 2001)
E’ facile capire che anche in campione globalmente buono partendo ad esempio da 65.000 spermatozoi/mcL, se il 50% è mobile (A+B) e di questi solo una piccola percentuale è valida morfologicamente, gli spermatozoi che hanno probabilità di fecondare sono molto inferiori al numero di partenza.

(Ricordo , come spesso sento dire tra colleghi, che “… ne basta uno…”)
Per i più curiosi e per approfondimenti segnalo il link alla “Bibbia” del laboratorio di andrologia: il manuale del WHO-linee guida per l’esecuzione dello spermiogramma dal sito dell’Istituto Superiore della Sanità dal quale ho tratto molte delle informazioni contenute nei due articoli.
Dott.Mileto Carrubba
Biologo
